El uso de antidepresivos en niños y adolescentes ha aumentado en las últimas décadas, junto con el incremento de diagnósticos en Salud Mental Infantil. En las últimas décadas, hemos sido testigos de dos tendencias crecientes. La primera es el aumento de los diagnósticos en Salud Mental Infantil, incluyendo autolesiones, depresión, ansiedad e intentos de suicidio. Como se observa en el gráfico (Twenge 2020), estos diagnósticos se han multiplicado desde la década de 2010, un fenómeno atribuido a varios factores inherentes a los modos de vida actuales, con una influencia significativa de las redes sociales y las pantallas. La segunda tendencia es el incremento en la prescripción de antidepresivos en niños, niñas y adolescentes. Un estudio reciente en España, por ejemplo, destaca un notable aumento de estas prescripciones en la atención primaria dirigida a la población adolescente. La discusión sobre los antidepresivos en niños y adolescentes no puede reducirse a una postura a favor o en contra. A continuación, examinaremos lo que la evidencia actual dice realmente sobre este grupo farmacológico.
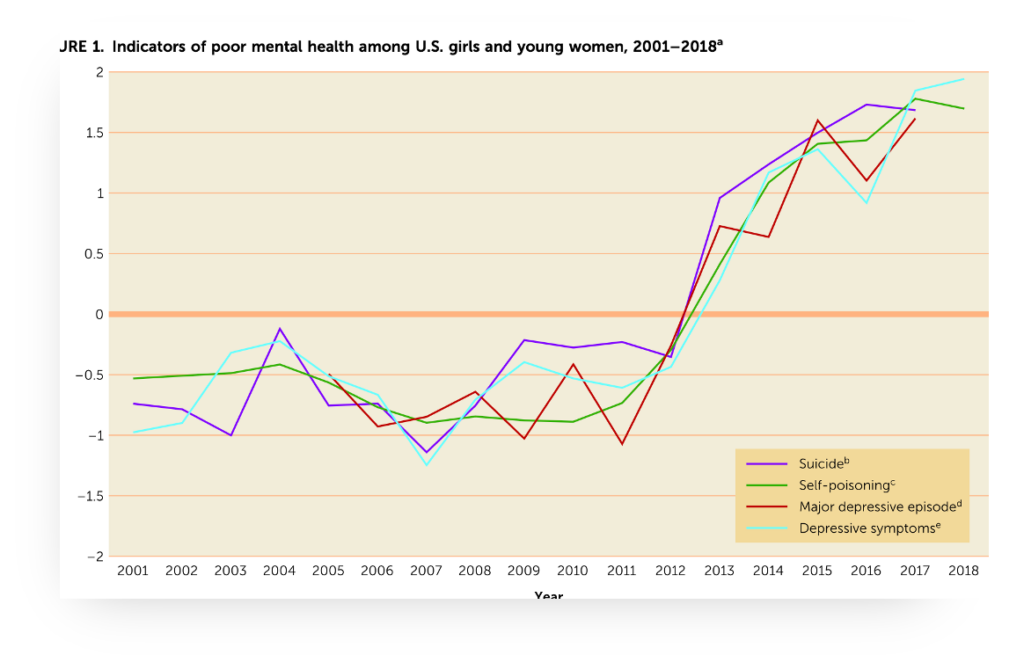
¿Por qué vemos un incremento en la prescripción de antidepresivos en la población infantojuvenil?
¿Acompaña este aumento con mejoras en la sintomatología de esta población?
Al recibir pacientes en el consultorio o en las guardias de urgencias de Salud Mental, observamos que muchos de ellos ya han sido medicados con algún antidepresivo. El término “antidepresivo” a veces genera confusión, ya que se asocia únicamente con la depresión, cuando la indicación de este grupo farmacológico es más amplia, abarcando ansiedad, angustia, traumas, trastornos obsesivo-compulsivos y otros cuadros clínicos.
Ante el incremento de los trastornos mentales, especialmente en salud mental infantil, en las últimas décadas se generan múltiples fenómenos que, sumados a médicos presionados, sistemas de salud saturados y padres confundidos y preocupados, conllevan a que se indiquen estos medicamentos con un ímpetu que a menudo excede lo que realmente dictan las guías clínicas y la evidencia científica.
No se trata de criticar a los profesionales de la salud, sobre todo a quienes nos encontramos en la primera línea de abordaje; y en esto me incluyo. En los hospitales públicos solemos ver niños y adolescentes con tanta vulnerabilidad y riesgo que resulta difícil guiarse estrictamente por la evidencia científica. Sin embargo, esta situación también ocurre en el consultorio privado, donde, aunque los recursos a veces son más holgados, las presiones tensan igualmente las decisiones clínicas.
Aquí es donde debemos ser más cautelosos: esforzarnos por llegar a diagnósticos claros, realizar evaluaciones exhaustivas y procurar que los tratamientos sean reflexivos y coordinados con otros profesionales de la salud.
¿Qué dicen los estudios?
En adolescentes con depresión, tres trabajos ayudan a ordenar la conversación clínica sin caer en extremos. En JAMA (2004), March y el equipo TADS mostraron que, para el tratamiento inicial, la combinación de fluoxetina con terapia cognitivo-conductual suele rendir mejor que cada intervención por separado. Luego, en JAMA (2008), Brent y colaboradores abordaron qué hacer cuando el primer ISRS no funciona: los resultados del estudio TORDIA sugieren que cambiar de antidepresivo y sumar terapia cognitivo-conductual mejora las probabilidades de respuesta. Finalmente, una síntesis más reciente en The Lancet Psychiatry (2020), por Zhou y colaboradores, integró decenas de ensayos y reafirmó una idea simple: en población infantojuvenil, los mejores resultados tienden a aparecer cuando el tratamiento no se reduce al fármaco, sino que se articula con intervenciones psicológicas y un encuadre clínico cuidadoso.
Aun así, los tamaños de efecto reportados en estos estudios son, en general, moderados. La evidencia es consistente, pero no categórica.
Algunos antidepresivos con buenos resultados en adultos no demostraron la misma eficacia en población infantojuvenil. En ciertos casos, incluso generaron controversia por efectos adversos y tasas elevadas de abandono. Una vez más, vemos que la clínica del adulto no puede extrapolarse directamente a la del niño o adolescente.
¿Cuándo considerar un antidepresivo?
La indicación de un antidepresivo en población infantil o adolescente no debería responder a la urgencia del contexto, sino a criterios clínicos claros. En términos generales, puede considerarse cuando existe un diagnóstico de depresión mayor bien establecido, con deterioro funcional significativo, persistencia de los síntomas en el tiempo y una evaluación adecuada de comorbilidades. También cuando la psicoterapia sola no ha sido suficiente o cuando la intensidad del cuadro compromete seriamente la vida escolar, familiar o social.
Del mismo modo, la indicación requiere seguimiento estrecho, información clara a la familia y monitoreo de efectos adversos, especialmente durante las primeras semanas. La decisión no es un acto aislado: es un proceso.
¿Qué debemos hacer?
La respuesta es menos espectacular de lo que muchos quisieran: evitar diagnósticos apresurados e indicaciones rápidas. Las presiones asistenciales son reales. Los sistemas están saturados. Las familias están angustiadas. Pero el aumento sostenido de la prescripción no se ha acompañado de una mejoría proporcional en la salud mental de los adolescentes. Ese desfasaje obliga a preguntarnos si estamos utilizando estas herramientas del modo más adecuado.
La evaluación exhaustiva, el trabajo en equipo y el abordaje integral no son ideales teóricos; son condiciones clínicas necesarias.
Conclusión
Existe evidencia consistente de que los antidepresivos pueden ser útiles en población infantil y adolescente, con una eficacia que supera al placebo. Sin embargo, su efecto es moderado y depende fuertemente del contexto clínico. No reemplazan la psicoterapia, no corrigen diagnósticos imprecisos y no solucionan conflictos evolutivos o sociales.
Los antidepresivos no son ni la causa del problema ni la solución mágica. Son herramientas clínicas que, utilizadas con prudencia y dentro de un abordaje integral, pueden aliviar el sufrimiento. Utilizadas sin reflexión, pueden convertirse en un atajo que posterga lo esencial.
